ČIŠTĚNÍ ZUBNÍCH KANÁLKŮ JAKO PŘÍČINA AUTONEHODY
Úvod:
Hnisavá perikarditida představuje méně než 1 % případů perikarditidy. Typicky má fulminantní průběh, nejčastěj je vyvolaná stafylokoky a streptokoky. Komplikacemi jsou rozvoj srdeční tamponády, rekurentní perikarditida a možný přechod do konstriktivní perikarditidy.
Kazuistika:
45letý pacient byl přijat pro poruchu vědomí s následnou autonehodou s nárazem na hrudník. Při přijetí byl pacient se známkami šoku, po podané volumoterapii se cítil lépe, udával asi týden trvající bolesti na hrudi vázané na nádech, bez subfebrilií.
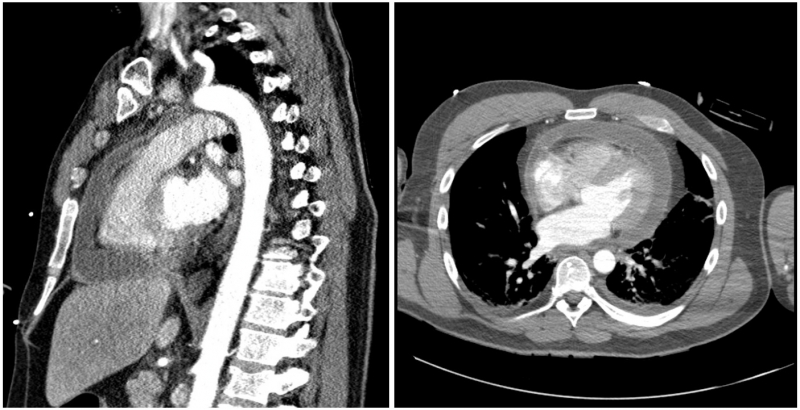
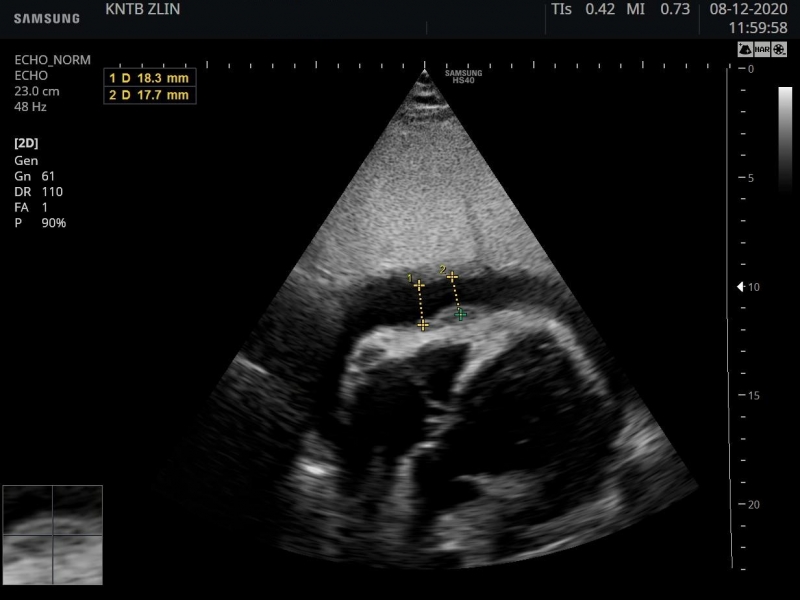
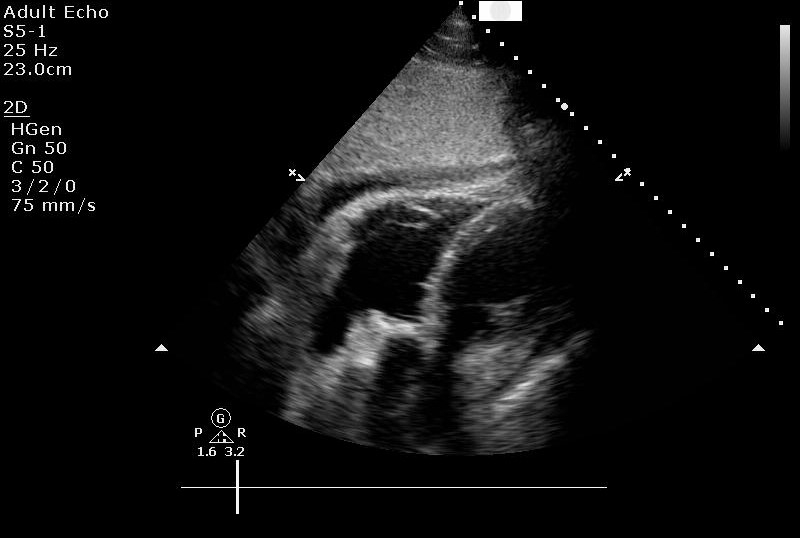
Na CT aortografii byla vyloučena disekce aorty a krvácení do perikardu, byl přítomen fluidoperikard. Na EKG bylo přítomno Spodickovo znamení, laboratorně leukocytósa, vysoké CRP i prokalcitonin, negativní troponin I. Echokardiograficky byl nalezen cirkulární perikardiální výpotek s fibrinovými nálety s maximem výpotku před pravou komorou s echokardiografickými známkami tamponády.
Perikardiocentézou jsme evakuovali výpotek, laboratorní rozbor byl pro nás překvapivý: pH 6.98, glukóza v punktátu pod 0,3 mmol/l, LDH 18.7 μkat/l, vysoká koncentrace albuminu a neutrofílie v punktátu.
I když klinický průběh nenasvědčoval pro purulentní perikarditidu, byl nasazen piperacillin/tazobactam a gentamicin. Ve výpotku byl kultivačně prokázán Staphylococcus capitis. Pacient dodatečně udal endodontický zákrok pro “váčky“ asi měsíc před hospitalizací. Vzhledem k infekčnímu agens se toto jeví jako příčina přechodné bakteriémie s následným hematogenním přestupem na perikard.
Závěr:
U purulentní perikarditidy je v literatuře popisován fulminantní průběh s mortalitou okolo 40 %, ale jsou popisovány i případy s klinicky mírným průběhem, které se manifestovaly až srdeční tamponádou. V terapii je důležitá časná perikardiocentéza s vyšetřením perikardiálního výpotku, okamžité zahájení ATB terapie, možné je i intraperikardiální podání trombolytika.